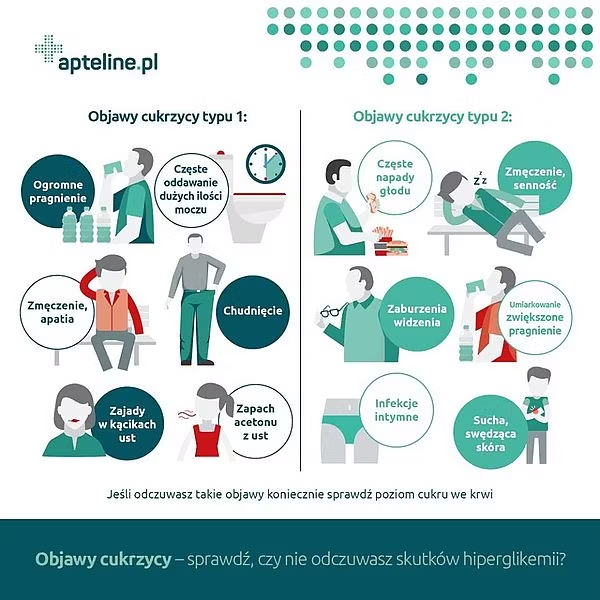
W cukrzycy typu 1. objawy występują gwałtownie, cukrzyca typu 2. postępuje powoli – objawy tego typu cukrzycy nasilają się stopniowo. Pierwsze objawy cukrzycy typu 1. to: ogromne pragnienie; częste oddawanie moczu; zmęczenie; pierwsze objawy cukrzycy typu 2. to: suchość w ustach; częste napady głodu; wzmożone pragnienie (polidypsja); senność; infekcje intymne; zaburzenia widzenia.
Cukrzyca – objawy, przyczyny, dieta, badania. Jak rozpoznać i leczyć cukrzycę?

Przyczyną autoagresji w cukrzycy typu 1. może być czynnik genetyczny; przyczyny cukrzycy typu 2. to przede wszystkim czynniki środowiskowe (nadwaga, otyłość, wskaźnik BMI powyżej 30). Leczenie cukrzycy polega na wprowadzeniu zmian do trybu życia, systematycznym podawaniu insuliny i utrzymywaniu prawidłowego poziomu cukru we krwi. Jakie są czynniki ryzyka cukrzycy? Czy cukrzyca ma związek z miażdżycą i wysokim cholesterolem? Jakie są podstawowe zasady diety cukrzycowej?
Cukrzyca – jak rozpoznać chorobę? Przyczyny cukrzycy
Cukrzyca typu 1. (cukrzyca insulinozależna, dawniej: cukrzyca młodzieńcza) jest chorobą autoimmunologiczną. Organizm niszczy komórki beta wysp Langerhansa trzustki, których funkcją jest produkcja insuliny. Brak insuliny sprawia, że rośnie poziom glukozy we krwi. Rozwija się hiperglikemia (przecukrzenie), czyli zbyt wysoki poziom cukru we krwi (prawidłowe stężenie glukozy wynosi 3,4-5,5 mmol/l). Stan niedocukrzenia to hipoglikemia – powikłanie cukrzycy, w którym poziom cukru we krwi jest niższy niż 70 mg/dl.
Cukrzyca typu 2. (cukrzyca nieinsulinozależna) jest chorobą metaboliczną. Organizm zachowuje zdolność wytwarzania insuliny, ale staje się oporny na działanie tego hormonu. W pierwszej fazie choroby występuje insulinooporność. Osoby z insulinoopornością nie są w stanie utrzymać poziomu cukru we krwi na właściwym poziomie, co może skutkować przewlekłą hiperglikemią; rozwojem stanu przedcukrzycowego i cukrzycy typu 2. Objawy insulinooporności to m.in. senność, apatia, stany depresyjne, wzmożony apetyt, wzrost masy ciała, podwyższony poziom cukru, nadciśnienie tętnicze.
Cukrzyca – objawy
Pierwsze objawy cukrzycy:
- wzmożone pragnienie (polidypsja);
- częste napady głodu;
- częstomocz;
- wielomocz (poliuria);
- zmęczenie, apatia;
- senność;
- infekcje intymne;
- nocne skurcze łydek;
- zmiany skórne;
- grzybica skóry.
Objawy cukrzycy typu 1. występują gwałtownie (czasami pierwszymi objawami może być śpiączka cukrzycowa lub kwasica ketonowa) - objawy rozwijają się w ciągu kilku tygodni. Dodatkowo w tym typie cukrzycy często stwierdza się zapach acetonu z ust; chudnięcie; zajady w kącikach ust.
W przypadku cukrzycy typu 2. objawy są różnorodne, mało specyficzne - cukrzyca typu 2. może rozwijać się latami, a pierwszymi zauważalnymi objawami mogą być uszkodzenia małych naczyń tętniczych (mikroangiopatia), czyli powikłania cukrzycowe.
Sprawdź: Lancety do glukometrów
Cukrzyca typu 1. – czynniki ryzyka:
- częste infekcje w dzieciństwie;
- cukrzyca typu 1. u krewnego pierwszego stopnia;
- stan przedrzucawkowy w czasie ciąży;
- występowanie innych chorób o podłożu autoimmunologicznym (np. choroba Hashimoto; stwardnienie rozsiane; choroba Addisona; choroba Gravesa-Basedowa).
Cukrzyca typu 2. – czynniki ryzyka:
- otyłość i nadwaga;
- wskaźnik BMI powyżej 30;
- brak aktywności fizycznej;
- stres, zła dieta;
- cukrzyca ciążowa.
Cukrzyca – badania. Jak zdiagnozować cukrzycę?
Podstawowym badaniem diagnostycznym jest pomiar cukru we krwi. Wskazaniem do wykonania badania są objawy hipoglikemii lub hiperglikemii. Ponadto badanie poziomu cukru zalecane jest rutynowo - jako element badań laboratoryjnych u osób z podwyższonym ryzykiem cukrzycy; u kobiet w ciąży (między 24 a 28 tygodniem ciąży).
Cukrzycę diagnozuje się w oparciu o glikemię przekraczającą normę w badaniu poziomu cukru we krwi na czczo (w dwukrotnych pomiarach) lub w teście doustnego obciążenia glukozą (OGGT).
Dodatkowe badania w diagnostyce cukrzycy to m.in. oznaczanie ciał ketonowych we krwi; oznaczenie glukozy w moczu (dowiedz się więcej: Cukrzyca: testy diagnostyczne ważne dla diabetyka)
Hemoglobina glikowana (HbA1c)
Pomiar hemoglobiny glikowanej pozwala określić średnie stężenie glukozy we krwi przez ostatnie 2–3 miesiące. Odsetek hemoglobiny glikowanej poniżej 7 proc. świadczy o odpowiednim wyrównaniu cukrzycy.
Co prawda badanie hemoglobiny glikowanej (HbA1c) uznawane jest wciąż za kluczowy parametr monitorowania wyrównania cukrzycy, ale coraz częściej podważana wiarygodność tego badania (średnia glikemii nie oddaje wartości skrajnych, czyli chwilowych niedocukrzeń i przecukrzeń).
Cukrzyca – powikłania ostre:
- kwasica ketonowa;
- kwasica mleczanowa;
- hiperglikemia;
- hipoglikemia.
Powikłania cukrzycy typu 1. (przewlekłe):
- stopa cukrzycowa (zespół stopy cukrzycowej);
- śpiączka cukrzycowa
- choroby nerek;
- choroby serca;
- neuropatia cukrzycowa;
- retinopatia cukrzycowa;
- nefropatia.
Powikłania w cukrzycy najczęściej dotyczą zaburzenia funkcji naczyń krwionośnych.
- Makroangiopatia cukrzycowa to zmiany w dużych i średnich naczyniach krwionośnych (choroba niedokrwienna serca; choroba wieńcowa; zawał mięśnia sercowego; udar mózgu, miażdżyca);
- Mikroangiopatia cukrzycowa to zmiany w małych naczyniach krwionośnych (retinopatia, neuropatia, nefropatia).
Sprawdź: Glukometry
Cukrzyca a wysoki cholesterol
Przewlekle podwyższony poziom cukru we krwi może sprzyjać powstawaniu niewłaściwego profilu lipidowego (poziomu cholesterolu całkowitego, tzw. złego – LDL i dobrego cholesterolu – HDL oraz trójglicerydów – TG). Diabetykom poleca się, aby wykonywali lipidogram minimum raz do roku (szczególnie w przypadku stwierdzenia hiperlipidemii).
Cukrzyca a miażdżyca
Makroangiopatie, w szczególności miażdżyca i choroba wieńcowa, to częste powikłanie u osób z cukrzycą. Mechanizm większego ryzyka miażdżycy u osób z cukrzycą nie jest do końca poznany – przyjmuje się, że ryzyko miażdżycy rośnie z powodu zaburzeń metabolicznych i hormonalnych, nadciśnienia tętniczego i zaburzeń lipidowych.
Dieta cukrzycowa – czy dieta w cukrzycy musi być restrykcyjna?
We wszystkich typach cukrzycy odżywianie odgrywa dużą rolę, ale dieta w cukrzycy (tzw. dieta cukrzycowa) nie powinna być dietą ściśle eliminacyjną.
Dieta cukrzycowa powinna być odpowiednio zbilansowana i urozmaicona, tak aby dostarczać organizmowi niezbędnych witamin i składników mineralnych. Osoby z cukrzycą powinny spożywać posiłki złożone, czyli zawierające węglowodany, białko i tłuszcze.
Zaleca się spożywanie produktów zawierających węglowodany o niskim indeksie glikemicznym (po ich spożyciu następuje wolny wzrost glikozy we krwi po posiłku). Wysoki indeks glikemiczny charakteryzuje się gwałtownym i krótkotrwałym skokiem poziomu cukru we krwi.
Dieta cukrzycowa – podstawowe zasady:
- jedz mniej, ale częściej;
- unikaj długich przerw między posiłkami;
- kontroluj wielkość porcji;
- spożywaj mniej tłuszczów nasyconych;
- ogranicz węglowodany proste (np. owoce, miód);
- ogranicz cukry dodane (słodycze, dosładzane jogurty, soki owocowe).
Cukrzyca – leczenie
Cukrzyca typu 1. leczona jest insuliną. Insulinoterapia polega na systematycznym podawaniu insuliny za pomocą penów insulinowych lub pompy insulinowej.
W przypadku cukrzycy typu 2. leczenie polega przede wszystkim na prawidłowej samokontroli oraz dbaniu o utrzymywanie prawidłowego poziomu cukru we krwi. Stosowane są również leki przeciwcukrzycowe z sześciu grup (metformina; insulina; gliflozyny – inhibitory SGLT-2; leki inkretynowe; tiazolidinediony i inhibitory α-glukozydazy).
Hiperglikemia – synonim cukrzycy
Hiperglikemia (przecukrzenie) to wskaźnik, który umożliwia diagnozę każdej postać cukrzycy (cukrzyca typu 1., cukrzyca typu 2., cukrzyca LADA, cukrzyca MODY, cukrzyca ciążowa – cukrzyca ciężarnych). O hiperglikemii przy cukrzycy mówimy wówczas, gdy poziom cukru we krwi jest wyższy niż 160-180 mg/dl.
Objawy hiperglikemii:
- częste oddawanie moczu;
- kwaśny zapach z ust;
- wzmożone pragnienie;
- osłabienie;
- senność.
Hipoglikemia – niebezpieczne niedocukrzenie
Hipoglikemia (niedocukrzenie) definiowana jest jako wartość glukozy poniżej 70 mg/dl. Bardzo niskie wartości poziomu cukru we krwi mogą prowadzić do utraty przytomności i śpiączki cukrzycowej. W skrajnym przypadku może dość do hipoglikemii ciężkiej, najczęściej występują jednak łagodniejsze stany - hipoglikemie lekkie lub umiarkowane.
Objawy hipoglikemii:
- niepokój;
- pobudzenie;
- uczucie głodu;
- nadmierne pocenie się;
- drżenia rąk i nóg.
Czytaj też: Insulinooporność a nadwaga, niepłodność, zespół policystycznych jajników
Najczęściej zadawane pytania dotyczące cukrzycy
Cukrzyca jest chorobą, która występuje, gdy organizm nie jest w stanie prawidłowo przetwarzać cukru, czyli glukozy w energię. W przypadku cukrzycy typu 1 przyczyną jest uszkodzenie trzustki i związany z tym brak insuliny lub jej niewystarczająca produkcja. W przypadku cukrzycy typu 2 organizm staje się oporny na insulinę, co prowadzi do zaburzenia równowagi między produkcją a wykorzystaniem insuliny. Istnieją również inne, mniej powszechne przyczyny cukrzycy, takie jak choroby trzustki czy stosowanie niektórych leków.
Cukrzyca to choroba metaboliczna, która może prowadzić do poważnych powikłań. Wśród nich wymienić można np. uszkodzenia nerek, neuropatię, problemy z krążeniem krwi, zaburzenia widzenia, a także zwiększone ryzyko chorób sercowo-naczyniowych, takich jak zawał serca i udar mózgu. Dlatego ważne jest, aby cukrzycę kontrolować i leczyć, aby zmniejszyć ryzyko powikłań.
Wyróżnia się kilka rodzajów cukrzycy, ale najczęściej spotykane to cukrzyca typu 1 i cukrzyca typu 2. Cukrzyca typu 1 występuje zazwyczaj u dzieci i młodych dorosłych, a jej przyczyną jest uszkodzenie trzustki, co prowadzi do niedoboru insuliny. Cukrzyca typu 2, z kolei, to najczęściej występujący typ cukrzycy, związany z opornością na insulinę, który zazwyczaj rozwija się u osób dorosłych. Istnieją również inne, rzadsze typy cukrzycy, takie jak cukrzyca ciążowa czy cukrzyca związana z innymi chorobami lub lekami.
Cukrzyca typu 1 i typu 2 są dwoma różnymi chorobami, chociaż obie są powiązane z zaburzeniami metabolizmu glukozy. Cukrzyca typu 1 jest wynikiem uszkodzenia trzustki, co prowadzi do braku produkcji insuliny, podczas gdy cukrzyca typu 2 związana jest z opornością na insulinę lub niewystarczającą produkcją insuliny przez trzustkę. Cukrzyca typu 1 zwykle rozwija się w młodym wieku, a cukrzyca typu 2 jest zazwyczaj diagnozowana u dorosłych, zwłaszcza u osób otyłych. Pacjenci z cukrzycą typu 1 zawsze muszą przyjmować insulinę, natomiast osoby z cukrzycą typu 2 mogą być leczone dietą, tabletkami lub insuliną.
Pobierz nasz pyszny i zdrowy jadłospis!

- proste pomysły na wartościowe śniadanie
- szybkie przepisy na zdrowy obiad
- inspiracje przekąsek na podwieczorek
- wybór lekkich przepisów na kolację